برای اطلاع پیامکی از بروز ترین قیمت لنز اسکلرال، فرم زیر را تکمیل نمایید.
"*"فیلدهای ضروری را نشان می دهد
برای اطلاع پیامکی از بروز ترین قیمت لنز اسکلرال، فرم زیر را تکمیل نمایید.
"*"فیلدهای ضروری را نشان می دهد
برای اطلاع پیامکی از بروز ترین قیمت لنز اسکلرال، فرم زیر را تکمیل نمایید.
"*"فیلدهای ضروری را نشان می دهد
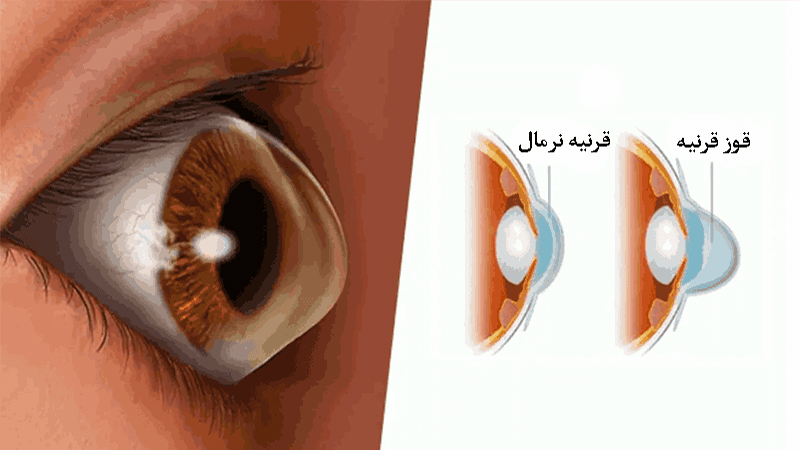
قوز قرنیه یک بیماری چشمی است که باعث نازک و مخروطی شدن شکل قرنیه میشود و در نتیجه دید فرد تار یا تحریفشده میگردد. تشخیص زودهنگام و درمان مناسب این مشکل، از پیشرفت بیماری جلوگیری کرده و کیفیت بینایی را حفظ میکند.
قوز قرنیه یک بیماری پیشرونده چشمی است که در آن قرنیه بهتدریج نازک شده و از حالت طبیعی کروی به شکل مخروطی درمیآید. این تغییر شکل باعث تاری دید، دوبینی، حساسیت به نور و کاهش کیفیت بینایی میشود. قوز قرنیه معمولاً در سنین نوجوانی یا اوایل جوانی آغاز شده و در صورت عدم تشخیص بهموقع میتواند پیشرفت کند. عوامل ژنتیکی، مالش زیاد چشم و برخی بیماریهای زمینهای در بروز آن نقش دارند. تشخیص زودهنگام قوز قرنیه نقش مهمی در کنترل بیماری و جلوگیری از افت شدید بینایی دارد.
فرم را تکمیل کنید؛ قیمت لنز اسکلرال "اصلاح قوز قرنیه"، رایگان برای شما پیامک می شود.
"*"فیلدهای ضروری را نشان می دهد
فهرست مطالب
Toggle
هنوز به طور کامل علل ایجاد قوز قرنیه مشخص نشده است، اما تحقیقات نشان میدهند که عوامل ژنتیکی، محیطی و بیوشیمیایی در بروز آن نقش دارند.
۱. عوامل ژنتیکی: تحقیقات نشان میدهند که قوز قرنیه در برخی خانوادهها شیوع بیشتری دارد. به طوری که اگر یکی از اعضای خانواده مبتلا باشد، احتمال ابتلای دیگر اعضا نیز بالاتر میرود. برخی ژنها که مسئول استحکام بافت همبند قرنیه هستند، در افراد مبتلا تغییراتی دارند. این تغییرات باعث کاهش مقاومت قرنیه و مستعد شدن آن به تغییر شکل مخروطی میشود.
۲. اختلالات بافت همبند: قرنیه از رشتههای کلاژن ساخته شده و استحکام آن به سلامت این بافت بستگی دارد. در افرادی که بیماریهای بافت همبند مانند سندرم مارفان یا ایهلرز-دانلوس دارند، احتمال نازک شدن قرنیه و ابتلا به قوز قرنیه افزایش مییابد.
۳. عوامل محیطی و رفتاری: مالش مکرر و شدید چشم یکی از عوامل شناختهشده در تشدید و پیشرفت قوز قرنیه است. همچنین التهاب مزمن سطح چشم، خشکی چشم شدید و برخی عفونتهای چشمی میتوانند ساختار قرنیه را تضعیف کنند.
۴. عوامل بیوشیمیایی و اکسیداتیو: افزایش فعالیت آنزیمهای تجزیهکننده کلاژن و استرس اکسیداتیو در قرنیه میتواند مقاومت بافت قرنیه را کاهش دهد. این عوامل فرآیند مخروطی شدن قرنیه را نیز تسریع میکنند.
در مجموع، قوز قرنیه نتیجه تعامل پیچیدهای از ژنتیک، ساختار بافتی و عوامل محیطی است. شناخت دقیق علل این بیماری به تشخیص زودهنگام، پیشگیری و انتخاب روش درمانی مناسب کمک میکند و نقش مهمی در حفظ کیفیت بینایی بیماران دارد.
قوز قرنیه یا کراتوکونوس، بیماریای پیشرونده است که معمولاً در سنین نوجوانی یا اوایل بزرگسالی آغاز میشود و به تدریج باعث تغییر شکل قرنیه میگردد. یکی از مهمترین ویژگیهای این بیماری، تغییرات تدریجی بینایی است که گاهی با علائم ظاهری همراه نیست، بنابراین تشخیص زودهنگام اهمیت ویژهای دارد.
شایعترین نشانههای قوز قرنیه شامل تاری دید، حساسیت به نور، و تحریف تصویر است. افراد مبتلا ممکن است خطوط صاف را خمیده یا موجدار ببینند و یا هنگام دیدن اشیاء، سایه یا هالهای اطراف آنها مشاهده کنند. تغییر سریع شماره عینک نیز یکی دیگر از علائم مشخصه بیماری است، بهخصوص زمانی که اصلاح بینایی با عینک استاندارد کافی نباشد.

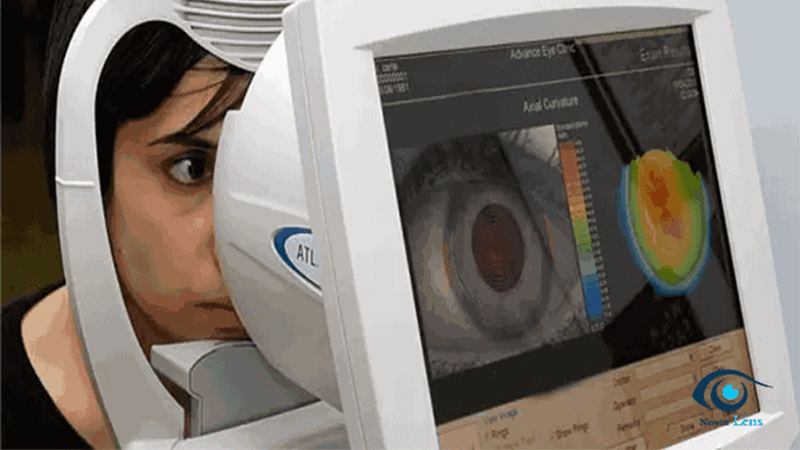
در مراحل اولیه، قوز قرنیه ممکن است تنها با معاینه تخصصی چشمپزشک و ابزارهایی مانند توپوگرافی قرنیه تشخیص داده شود. با پیشرفت بیماری، قرنیه نازکتر و مخروطیتر میشود و حتی ممکن است باعث دو بینی یا پراکندگی نور در شب شود. سایر علائم شامل خشکی چشم، تحریک یا سوزش مداوم و نیاز به پلک زدن مکرر برای وضوح دید هستند.
شناخت این نشانهها و مراجعه به موقع به چشمپزشک امکان درمانهای غیرتهاجمی مانند لنزهای تماسی سخت یا کراسلینکینگ قرنیه را فراهم میکند. این اقدام به جلوگیری از پیشرفت بیماری و حفظ کیفیت بینایی کمک میکند. آگاهی از علائم و نشانهها نه تنها کیفیت بینایی را حفظ میکند، بلکه روند درمان را نیز مؤثرتر میسازد.
جدیدترین روشهای درمان قوز قرنیه با هدف توقف پیشرفت بیماری، بهبود بینایی و جلوگیری از نیاز به پیوند قرنیه انجام میشوند. انتخاب نوع درمان به شدت بیماری، سن بیمار و میزان آسیب قرنیه بستگی دارد. در مراحل اولیه ممکن است استفاده از عینک یا لنزهای تماسی کافی باشد. اما در مراحل پیشرفتهتر، روشهای نوین و پیشرفتهتری مورد استفاده قرار میگیرند که در ادامه معرفی میشوند.
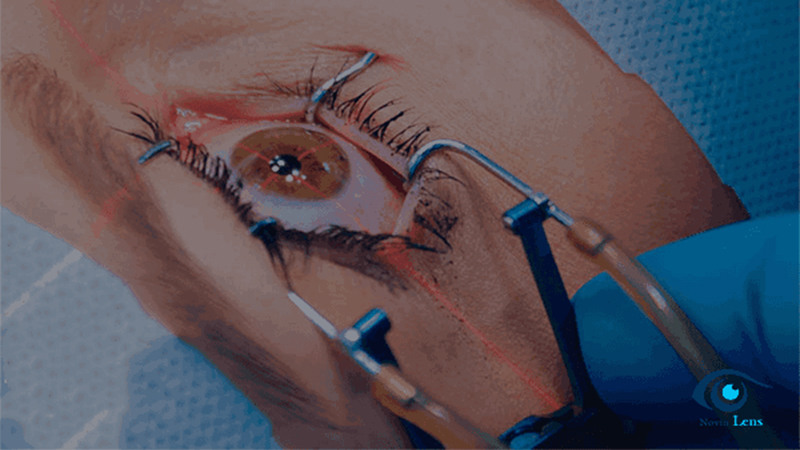
یکی از مؤثرترین و جدیدترین روشها، کراسلینکینگ (Corneal Cross-Linking) است. در این روش از محلول ریبوفلاوین (ویتامین B2) و تابش نور فرابنفش (UV-A) برای افزایش استحکام بافت قرنیه استفاده میشود. کراسلینکینگ با ایجاد پیوندهای جدید میان الیاف کلاژن در قرنیه، از نازک شدن و تغییر شکل بیشتر آن جلوگیری میکند. این روش معمولاً در مراحل اولیه بیماری انجام میشود و میتواند روند پیشرفت قوز قرنیه را به طور قابلتوجهی متوقف کند.
روش بعدی، ایمپلنت حلقه قرنیه (Intacs) است. در این روش، دو قطعهی پلاستیکی کوچک به شکل نیمدایره در لایه میانی قرنیه قرار داده میشوند تا شکل قرنیه اصلاح و سطح آن صافتر شود. این کار باعث بهبود دید و کاهش نیاز به عینک یا لنز میگردد. ایمپلنت حلقه قرنیه یک روش برگشتپذیر است؛ یعنی در صورت نیاز میتوان حلقهها را برداشت یا تنظیم کرد.
در برخی بیماران، استفاده از لنزهای تماسی تخصصی مانند لنزهای سخت نفوذپذیر به گاز (RGP)، لنزهای اسکلرال و هیبریدی نتایج بسیار خوبی دارد. این لنزها سطح نامنظم قرنیه را اصلاح کرده و دید واضحتری برای بیمار ایجاد میکنند. لنزهای اسکلرال بهویژه برای بیماران مبتلا به قوز قرنیه شدید گزینهای مناسب محسوب میشوند. این لنزها کل سطح قرنیه را میپوشانند و با ایجاد یک لایه مایع بین لنز و قرنیه، دید را بسیار شفافتر میسازند.
در مواردی که قوز قرنیه به مرحله پیشرفته رسیده و سایر روشها مؤثر نیستند، پیوند قرنیه (Keratoplasty) انجام میشود. امروزه روشهای مدرن پیوند قرنیه مانند DALK (Deep Anterior Lamellar Keratoplasty) به جای تعویض کامل قرنیه، تنها لایههای آسیبدیده را جایگزین میکنند. این روش خطر رد پیوند را کاهش داده و دوران نقاهت کوتاهتری دارد.
علاوه بر این روشها، تحقیقات جدیدی در زمینه استفاده از لیزر فمتوسکند (Femtosecond Laser) برای اصلاح دقیقتر سطح قرنیه در حال انجام است. ترکیب کراسلینکینگ با سایر روشها مانند ایمپلنت حلقه یا استفاده از لیزر نیز نتایج بسیار موفقی به همراه داشته است.
انتخاب بهترین روش درمان قوز قرنیه باید توسط چشمپزشک متخصص و پس از بررسی دقیق ضخامت قرنیه، میزان انحنا و شدت بیماری انجام شود. مراجعه منظم به پزشک، رعایت توصیههای درمانی و پرهیز از مالش چشمها از مهمترین اقداماتی است که میتواند به حفظ بینایی کمک کند. این اقدامات همچنین به جلوگیری از پیشرفت قوز قرنیه کمک میکنند.
جدول: جدیدترین روشهای درمان قوز قرنیه
روش درمان | توضیح علمی و عملکرد | مزایا | مناسب برای |
کراسلینکینگ (Corneal Cross-Linking) | در این روش از ریبوفلاوین (ویتامین B2) و نور فرابنفش (UV-A) برای تقویت بافت قرنیه و ایجاد پیوندهای جدید میان الیاف کلاژن استفاده میشود. | توقف پیشرفت بیماری، عدم نیاز به جراحی، ایمن و کمتهاجم | بیماران در مراحل اولیه قوز قرنیه |
ایمپلنت حلقه قرنیه (Intacs) | دو حلقه پلاستیکی نیمدایره در قرنیه قرار میگیرد تا شکل قرنیه اصلاح و سطح آن صافتر شود. | بهبود دید، کاهش وابستگی به عینک و لنز، روش برگشتپذیر
| بیماران با قوز متوسط تا شدید
|
لنزهای تماسی تخصصی (RGP، اسکلرال، هیبریدی) | لنزهای سخت یا اسکلرال سطح نامنظم قرنیه را اصلاح کرده و دید شفافتری ایجاد میکنند. لنز اسکلرال با ایجاد لایه مایع بین لنز و قرنیه عمل میکند. | دید واضحتر، راحتی بیشتر نسبت به لنزهای معمولی | بیماران با قوز قرنیه متوسط تا شدید |
پیوند لایهای قرنیه (DALK) | در این روش تنها لایههای آسیبدیده قرنیه تعویض میشود و لایه داخلی سالم حفظ میگردد. | کاهش خطر رد پیوند، دوران نقاهت کوتاهتر، دید بهتر نسبت به پیوند کامل | بیماران با قوز قرنیه پیشرفته |
لیزر فمتوسکند (Femtosecond Laser) | استفاده از لیزر فوقدقیق برای برش کنترلشده در بافت قرنیه یا ترکیب با روشهای دیگر مانند کراسلینکینگ. | دقت بالا، ترمیم سریعتر، نتایج قابل پیشبینیتر | بیماران با قوز قرنیه متوسط یا ترکیبی با سایر روشها |
ترکیب درمانها (Cross-Linking + Intacs) | ترکیب کراسلینکینگ و ایمپلنت برای افزایش پایداری قرنیه و اصلاح دید بهطور همزمان. | تأثیر دوبرابر در توقف بیماری و بهبود دید | بیماران با قوز قرنیه در حال پیشرفت و نامنظم |
تشخیص زودهنگام قوز قرنیه نقش کلیدی در کنترل روند پیشرفت این بیماری و حفظ کیفیت بینایی دارد. در مراحل اولیه، قوز قرنیه ممکن است علائم خفیفی مانند تاری دید یا تغییر نمره عینک داشته باشد و اغلب نادیده گرفته میشود. با این حال، همین بازه زمانی بهترین فرصت برای جلوگیری از پیشرفت بیماری است. با تشخیص بهموقع، پزشک میتواند از روشهایی مانند کراسلینکینگ قرنیه برای افزایش استحکام قرنیه و متوقف کردن روند پیشرفت استفاده کند.
اهمیت زمان طلایی در اینجاست که در مراحل پیشرفته، تغییر شکل قرنیه شدیدتر میشود. در این شرایط، درمانها محدودتر و پرهزینهتر شده و حتی ممکن است بیمار به پیوند قرنیه نیاز پیدا کند. معاینات منظم چشمپزشکی، انجام نقشهبرداری قرنیه (توپوگرافی) و توجه به علائمی مانند افزایش آستیگماتیسم، از مهمترین راههای تشخیص زودهنگام قوز قرنیه هستند. اقدام بهموقع نهتنها از افت شدید بینایی جلوگیری میکند، بلکه کیفیت زندگی بیمار را نیز بهبود میبخشد. این کار همچنین نیاز به درمانهای تهاجمی را کاهش میدهد.
مراحل پیشرفت قوز قرنیه از خفیف تا شدید معمولاً بهصورت تدریجی رخ میدهد و شدت علائم در هر مرحله متفاوت است. در مرحله خفیف قوز قرنیه، تغییرات ساختاری قرنیه بسیار جزئی هستند. اغلب این مرحله تنها با تاری دید خفیف، خستگی چشم یا تغییر مکرر نمره عینک همراه است. در این مرحله، بسیاری از بیماران متوجه بیماری نمیشوند و تشخیص فقط با معاینات تخصصی مانند توپوگرافی قرنیه امکانپذیر است.
با پیشرفت بیماری به مرحله متوسط، نازک شدن قرنیه و بیرونزدگی آن افزایش یافته و آستیگماتیسم نامنظم ایجاد میشود. در این شرایط، اصلاح دید با عینک معمولاً کافی نیست و استفاده از لنزهای تماسی سخت یا لنزهای تخصصی مانند لنز اسکلرال توصیه میشود.
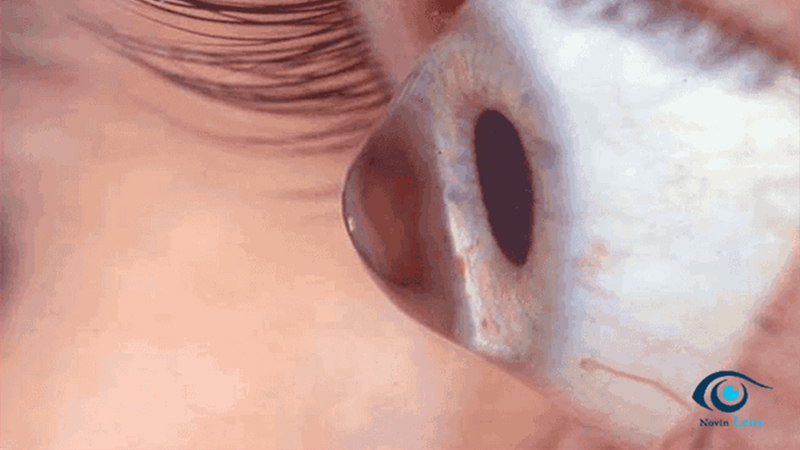
در مرحله شدید قوز قرنیه، تغییر شکل قرنیه به حدی میرسد که دید بهشدت کاهش یافته و حتی لنزهای تماسی نیز کارایی محدودی دارند. در این مرحله، درمانهایی مانند کراسلینکینگ پیشرفته یا در موارد حاد، پیوند قرنیه مطرح میشود. تشخیص زودهنگام نقش حیاتی در جلوگیری از رسیدن بیماری به مراحل شدید و حفظ بینایی دارد.
مراقبتها و راههای پیشگیری از پیشرفت قوز قرنیه نقش مهمی در حفظ سلامت قرنیه و جلوگیری از افت شدید بینایی دارند. یکی از مهمترین اقدامات، خودداری از مالش چشمها است؛ زیرا مالش مداوم میتواند باعث تشدید نازک شدن و تغییر شکل قرنیه شود. همچنین، انجام معاینات منظم چشمپزشکی و پیگیری وضعیت قرنیه با روشهایی مانند توپوگرافی، به شناسایی تغییرات زودهنگام و کنترل روند بیماری کمک میکند.

استفاده صحیح از لنزهای تماسی تجویزشده توسط متخصص و رعایت کامل اصول بهداشتی، از دیگر مراقبتهای ضروری برای بیماران مبتلا به قوز قرنیه است. در صورت تشخیص بیماری در مراحل اولیه، انجام درمانهایی مانند کراسلینکینگ قرنیه میتواند از پیشرفت قوز قرنیه جلوگیری کند و ساختار قرنیه را تقویت نماید.
کنترل آلرژیهای چشمی و استفاده از قطرههای تجویزشده از دیگر راهکارهای مؤثر هستند. همچنین محافظت از چشم در برابر نور شدید و مراجعه بهموقع در صورت تغییر دید اهمیت دارد. رعایت این مراقبتها نهتنها سرعت پیشرفت قوز قرنیه را کاهش میدهد، بلکه کیفیت بینایی و زندگی روزمره بیمار را نیز بهطور قابل توجهی حفظ میکند.

📍 کلینیک نوین لنز با بهرهگیری از جدیدترین فناوریها و متخصصان چشمپزشکی، آماده ارائه خدمات تشخیص و درمان قوز قرنیه است. برای مشاوره تخصصی و رزرو نوبت میتوانید با ما تماس بگیرید.
قوز قرنیه معمولاً از دوران نوجوانی آغاز میشود و در دهه دوم تا سوم زندگی پیشرفت میکند. در بیشتر بیماران، روند پیشرفت بیماری پس از ۳۵ تا ۴۰ سالگی کند یا متوقف میشود. البته در برخی افراد، بهویژه در کسانی که سابقه خانوادگی دارند، شروع بیماری ممکن است از سنین پایینتر (حتی ۸ سالگی) باشد.
در حال حاضر، روشهای نوین درمانی مانند پیوند لایهای قرنیه (DALK) مورد استفاده قرار میگیرند. همچنین استفاده از لنزهای تماسی سفارشی توانسته است دید بیماران مبتلا به قوز قرنیه را بهبود چشمگیری ببخشد. در کلینیک نوین لنز، این روشها با جدیدترین تجهیزات و زیر نظر متخصصان چشمپزشکی انجام میشوند.
بله. با انجام عمل کراسلینکینگ (CXL) که در آن از ریبوفلاوین (ویتامین B₂) و اشعه فرابنفش (UV) استفاده میشود، میتوان از پیشرفت بیماری جلوگیری کرد. این روش در حدود ۹۷٪ موارد از پیشرفت قوز قرنیه ممانعت میکند. همچنین، اجتناب از مالیدن چشمها و درمان آلرژیهای چشمی از دیگر اقدامات مهم پیشگیری هستند.
در موارد پیشرفته که سایر درمانها مؤثر نیستند، پیوند کامل قرنیه بهعنوان درمان قطعی انجام میشود. این عمل میتواند دید ازدسترفته را تا حد زیادی بازگرداند و ساختار قرنیه را ترمیم کند.
درمان خانگی قطعی برای این بیماری وجود ندارد. با این حال، رعایت بهداشت چشم، استفاده از قطرههای اشک مصنوعی و پرهیز از مالش چشمها میتواند به کاهش ناراحتی و خشکی چشم کمک کند.
هیچ شواهد علمی معتبر مبنی بر درمان قطعی قوز قرنیه با طب سنتی وجود ندارد. برخی روشهای گیاهی ممکن است علائم خفیف را کاهش دهند، اما برای توقف پیشرفت بیماری، درمانهای پزشکی همچنان ضروریاند.
برخی بیماریها مانند کراتوکنژنکتیویت آلرژیک و سندروم داون میتوانند احتمال ابتلا به قوز قرنیه را افزایش دهند. در این موارد، معاینه منظم چشم توسط پزشک متخصص ضروری است.
تشخیص بیماری معمولاً با معاینه چشمپزشکی تخصصی، توپوگرافی قرنیه و پاکیمتری (اندازهگیری ضخامت قرنیه) انجام میشود. این آزمایشها به پزشک کمک میکند میزان نازکی و تغییر شکل قرنیه را بررسی کند.
خیر، قوز قرنیه بهخودیخود موجب نابینایی نمیشود. با این حال، در صورت عدم درمان، ممکن است کاهش شدید بینایی و اختلال در دید منجر شود. درمان بهموقع میتواند از این عارضه پیشگیری کند.
خیر، انجام عملهای اصلاح عیوب انکساری مانند لیزیک، لازک و PRK برای بیماران مبتلا به قوز قرنیه توصیه نمیشود، زیرا ممکن است باعث تشدید بیماری شود. در کلینیک نوین لنز، قبل از هرگونه عمل، وضعیت قرنیه بهطور دقیق بررسی میشود.
بله، کودکان نیز ممکن است دچار قوز قرنیه شوند، بهویژه اگر سابقه خانوادگی این بیماری وجود داشته باشد. معاینه چشم در حدود ۸ سالگی میتواند به تشخیص زودرس کمک کند.
پس از درمان یا جراحی، ممکن است عوارضی مانند التهاب، عفونت یا تاری موقت دید بروز کند. خوشبختانه با مراقبت صحیح و پیگیری منظم، بیشتر این عوارض قابل کنترل هستند.
بله، افراد مبتلا به قوز قرنیه در صورتیکه دید اصلاحشده با عینک یا لنز مناسب داشته باشند، میتوانند گواهینامه دریافت کنند.
در برخی موارد، شدت بالای قوز قرنیه میتواند منجر به معافیت دائم یا موقت از سربازی شود. تصمیم نهایی بر عهده کمیسیون پزشکی نظام وظیفه است.
بله، تغییرات هورمونی دوران بارداری ممکن است باعث پیشرفت بیماری شود. حتی در بیمارانی که قبلاً تحت درمان CXL قرار گرفتهاند، احتمال عود مجدد وجود دارد. با این حال، بارداری برای این بیماران ممنوع نیست و تنها نیاز به پیگیری منظم توسط چشمپزشک دارد.
در حدود ۱۰ تا ۲۰ درصد موارد، قوز قرنیه زمینه خانوادگی دارد. به همین دلیل، توصیه میشود خویشاوندان درجهیک بیماران (بهویژه فرزندان) بهطور منظم تحت معاینه چشمپزشکی قرار گیرند.
استفاده از لنز سخت یا سفارشی تنها به بهبود دید کمک میکند و باعث درمان قطعی نمیشود. با این حال، اگر لنز بهدرستی تجویز و تنظیم شود، از پیشرفت بیشتر بیماری جلوگیری خواهد کرد. انتخاب نوع لنز باید توسط متخصص تعیین شود.
توصیه میشود تمام کودکان، بهویژه فرزندان بیماران مبتلا، در ۸ سالگی تحت بررسیهای تخصصی قرار گیرند. انجام توپوگرافی قرنیه در این سن میتواند به تشخیص زودهنگام و آغاز درمان بهموقع در صورت وجود علائم اولیه کمک کند.
